Строение позвоночника, спинного мозга, нервной системы, мышц спины
Прежде чем излагать далее, совершенно необходим несколько утомительный, но краткий и очень важный экскурс в медицинские учебники. Здесь я должен принести свои извинения за цитирование, а также реферативное изложение достаточно больших объёмов информации, да ещё и с латинскими названиями. Обстоятельство диктуется тем, что главным аргументом, который поставит точку в логической цепи, будет именно цитата с латинскими терминами.
Увы, опыт прочтения книги другими людьми, и, в особенности, не имеющими базовых медицинских знаний, вынуждает, и скорректировать текст, и, одновременно, дать совет, чтобы облегчить процесс чтения и восприятия всего того, что здесь написано. Можно было бы вообще, не использовать латинских слов и выражений, но они необходимы как доказательства, (ибо цитаты), и на их основе написаны "Выводы".
И поэтому, две подсказки:
- латинские слова и фразы, можно и не читать, если тут же даётся их русская транскрипция, или, по крайней мере, не фиксировать на них особого внимания.
- можно сразу читать, "Выводы", а затем вернуться к началу IV-ой.
И ещё, небольшой список, часто встречающиеся слов и их значений, который также, несколько, облегчит положение тем, кто решился всё же продолжить читать:
иннервация – от лат. (in – в, внутри и nervus – нерв), связь органов и тканей с центральной нервной системой посредством нервов;
афферентный – приносящий, несущий к органу или в него; передающий нервный (электрический) импульс от рабочего органа (мышцы гладкие или поперечно-полосатые, например) в нервный центр (центростремительные нервные волокна);
эфферентный – выносящий, передающий нервный импульс к рабочим органам (центробежные н. в.);
медиальный – от средний, т.е., расположенный ближе к срединной продольной плоскости тела;
латеральный – от боковой, т.е., расположенный сбоку, удалённый от срединной продольной плоскости тела;
тораколюмбальный – грудопоясничный (пояснично-грудной);
преганглионарные и постганглионарные волокна – предузловые и послеузловые волокна.
Позвоночник
Позвоночник, или позвоночный столб, columna vertebralis, состоит из отдельных костных сегментов – позвонков, vertebrae, накладывающихся последовательно один на другой и соединяющихся друг с другом посредством межпозвонковых хрящей или дисков, связок и мышц. Будучи осевым скелетом, он, являясь вместилищем и защитой спинного мозга, находящегося в его канале, одновременно участвует в движениях туловища и головы.
Каждый позвонок – vertebra (греч. spindylos) имеет: расположенную спереди и утолщённую в виде короткого столбика опорную часть – тело, cirpus vertebrae; дугу, arcus vertebralae, прикрепляющуюся сзади к телу двумя ножками, pediculi arcus vertebrae, замыкающее позвонковое отверстие, foramen vertebrale. При наложении тел позвонков и, соответственно, позвонковых отверстий, в позвоночнике образуется позвоночный канал, canalis vertebralis, защищающий от внешних механических воздействий помещённый в нём спинной мозг.
Кроме того, на дуге находятся отростки – приспособления для движения позвонков. Сзади от дуги, по средней линии, отходит остистый отросток, processus spinosus, по бокам, справа и слева – поперечные, processus transversus; вверх и вниз – парные отростки (суставные), processus articulares superiores et inferioriores. "Последние ограничивают сзади вырезки, парные incisurae vertebrales superiores et inferiores, из которых при наложении одного позвонка на другой получаются межпозвонковые отверстия, foramen intervertebralia, для нервов и сосудов спинного мозга.
Суставные отростки служат для образования межпозвонковых суставов, в которых совершаются движения позвонков, поперечные и остистый – для крепления связок и мышц, приводящих в движение позвонки.
В разных отделах позвоночника отдельные части позвонков имеют различные величину и форму, вследствие чего различают:
- шейные – их 7,
- грудные – их 12,
- поясничные – их 5,
- крестцовые – 5
- копчиковые – от 1 до 5 (26).
Позвонки разных отделов позвоночника по-латыни: vertebrae cervicales (C) , thoracales (Th), lumbales (L), sacrales (S) et coccygeae (сросшиеся в одну кость – os coccygis).
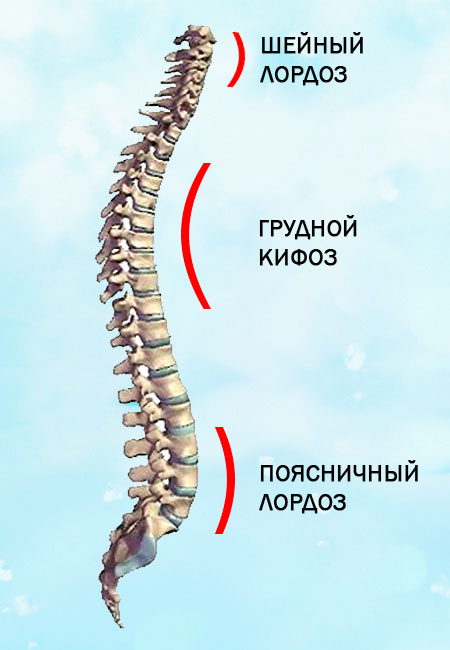
Позвоночник, являясь вертикальным столбом, имеет так называемые физиологические изгибы. В сагиттальной (27) плоскости имеют место четыре физиологических изгиба: шейный и поясничный лордозы (выпуклостью вперёд – lordosis), и грудной и крестцовый кифозы (выпуклостью назад – kyphosis). Изгибы позвоночника обусловлены как строением тел позвонков, так и силой мышц.
В старости позвоночник теряет свои изгибы; благодаря уменьшению межпозвонковых дисков и самих позвонков, и вследствие потери эластичности позвоночник сгибается кпереди, образуя один большой грудной изгиб (старческий горб), причём длина позвоночного столба значительно уменьшается; разница сравнительно с прежней длиной может достигать 5 – 6 см (28).
Аутохтонные мышцы
Аутохтонные мышцы спины образуют на каждой стороне по два продольных мышечных тракта – латеральный и медиальный, которые лежат в желобках между остистыми и поперечными отростками и углами рёбер.
В глубоких своих частях, ближайших к скелету, они состоят из коротких мышц, расположенных по сегментам между отдельными позвонками (медиальный тракт); более поверхностно лежат длинные мышцы (латеральный тракт)? (29). В шейной задней области поверх обоих трактов залегает ременный мускул (m. splenius capitis).
М. erector spinae, выпрямитель позвоночника (spina. лат. – позвоночник), представляет собой главную массу аутохтонной мускулатуры спины, начинается от крестца, остистых отростков поясничных позвонков, crista iliaca и fascia thoracolumbalis. Отсюда мышца протягивается до затылка, и делится на 3 части соответственно прикреплению:
- к рёбрам – m. iliocostalits, подвздошно-реберный мускул (латеральная часть m. erector spinae). Он имеет три отдела – поясничный, заканчивающийся на поперечных отростках верхних поясничных позвонков и углах нижних рёбер; грудной – на углах верхних рёбер (VI - V) и шейный – на поперечных отростках нижних шейных позвонков;
- к поперечным отросткам – m. longissimus, длиннейший мускул (средняя часть m. erector spinae). Он имеет 4 отдела (поясничный, спинной, шейный и головной) и заканчивается на поперечных отростках всех грудных и верхних шейных позвонков, на рёбрах (II – XII) и processus mastoideus (головной отдел);
- к остистым отросткам – m. spinalis, остистый мускул (медиальная часть m. erector spinae). Заканчивается на остистых грудных (II – VIII) и шейных (II – IV) позвонках.
К латеральному тракту относятся также отдельные пучки, заложенные между поперечными отростками двух соседних позвонков; они выражены в наиболее подвижных отделах позвоночника – в шейном (mm. intertransversarii posteriorts cervicis) и поясничном (mm. intertransversarii mediales lumb?rum)? (30).
Мышцы медиального тракта лежат под латеральным и состоят из отдельных пучков направляющихся косо от поперечных отростков к остистым вышележащих, от чего и получают общее название m. transversospinalis. Они протягиваются от крестца до затылочной кости и лежат в три слоя, отличающихся глубиной расположения и числом позвонков, которые они минуют. Чем поверхностнее мышцы, тем круче и длиннее ход их волокон и тем через большее число позвонков они перебрасываются.
Соответсвенно этому различают: поверхностный слой, m. semispinalis, полуостистая мышца, её пучки перекидываются через 5-6 позвонков; средний слой, mm. multifidi, многораздельные мышцы, их пучки перекидываются через 3-4 позвонка, и глубокий слой, mm. rotatores, вращатели, они переходят через один позвонок или к соседнему. К медиальному тракту относятся также мышечные пучки, расположенные между остистыми отростками смежных позвонков – mm. interspinales, межостистые мускулы, которые выражены только в наиболее подвижных отделах позвоночника – в шейном и поясничном? (31).
Функция аутохтонных мышц спины во всей их совокупности состоит в том, что мышцы эти выпрямляют туловище. Благодаря особенностям их прикреплений многими пучками по многим костным пунктам создаётся распределение мышечной силы на большую площадь.
Сокращаясь всеми своими частями на обеих сторонах, они делают общее разгибание позвоночника, а действуя отдельными частями той или другой стороны, производят разгибание между отдельными позвонками. При сокращении на одной стороне эти же мышцы наклоняют позвоночник и вместе с ним туловище в свою сторону. Косые пучки аутохтонных мышц, rotators multifidi, производят вращение позвоночника. Верхние отделы мышц, ближайшие к черепу, ... участвуют в движениях головы.
Глубокие спинные мышцы принимают также участие в дыхательных движениях. Нижняя часть m. iliocostalis опускает рёбра, тогда как верхняя часть его их поднимает. Следует отметить, что m. erector spinae сокращается не только при разгибании позвоночника, но он приходит в сокращение и при сгибании туловища для противодействия его запрокидыванию в силу тяжести.
Иннервация – задние ветви спинномозговых нервов, соответственно mm. cervicales, thoracici et lumbales (32).
Нервная система
Организм представляет собой упорядоченное скопление клеток, объединённых в ткани (33), органы (34) и системы (35).
Основой нервной системы является нервная ткань, состоящая из нервных клеток и нейроглии (36). Нервная клетка (н.к.) или нейрон – живая субстанция организма, включающая в себя ядро и цитоплазму (37), окружённую мембраной и имеющую два вида отростков. Нейрон есть основная структурная и функциональная единица нервной системы.
Процессы жизнедеятельности клетки (электромагнитные взаимодействия!), протекающие на молекулярном уровне, обеспечиваются ядром (ДНК, РНК) (38) клетки, а осуществляются благодаря органоидам (39) цитоплазмы. В состав последней, кроме высокомолекулярных протеинов, липидов, углеводов и нуклеиновых кислот, из которых состоят органоиды и ядро, входят также соли и вода.
Структурная, химическая и физиологическая (в том числе и биоэлектрическая) организация клетки – основа проявления её жизнедеятельности" (40).
В нервной клетке различают сому (тело) и отростки, и, в зависимости от принадлежности к тем или иным отделам нервной системы, нейроны различаются как формой и размерами (4 – 6 ? ? 130 ?), так и длиной отростков (от микронов до полутора метров).
У зрелого нейрона два вида отростков: по одним биоэлектрический ток течёт к телу клетки – это дендриты; от тела клетки на периферию биоэлектричество проводит только один нейрит, или аксон (axis.лат. – ось).
Отростки нервной клетки заканчиваются концевыми аппаратами, носящими название нервных окончаний: двигательные или эффекторы, чувствительные или рецепторы, и осуществляющие связь между нейронами или синапсы (synapsis, греч. – соединение).
Различают аксосоматические соединения между нейронами и аксодендритические: первые превалируют в спинном мозге и подкорковых образованиях, вторые составляют большинство в коре головного мозга. Аксодендритические связи участвуют в процессе перераспределения нервных импульсов в ЦНС (спинной мозг и головной) и являются морфологической основой временных связей в деятельности нервной системы.
Все нейроны, в зависимости от выполняемой ими функции, подразделяются на чувствительные, вставочные (контактные или ассоциативные) и двигательные.
Возникшее на рецепторах чувствительного нейрона возбуждение, в виде электрического тока, передаётся на вставочные нейроны, выполняющие функцию переключателей. А их может быть достаточно много! Далее сигнал поступает к двигательному нейрону, и от тела последнего электрический импульс по аксону движется к поперечно-полосатым мышцам скелета и к гладкой мускулатуре внутренних органов (сосуды, бронхи, железы и т. д.). Собственно, это и есть рефлекторная дуга, лежащая в основе функционирования нервной системы.
Передача нервного возбуждения (биоэлектрического импульса) от одного нейрона к другому (или другим) осуществляется благодаря синапсам (41). Крупные нейроны головного мозга имеют от 4 до 20 тысяч синапсов, а некоторые только по одному.
Прерывистость пути проведения нервного импульса, согласно Ф.П. Поемному и Е.П. Семёновой, создаёт возможность для возникновения самых разнообразных связей в нервной системе.
Ещё в 1863г. И.М. Сеченов предположил, что ?все акты сознательной и бессознательной жизни по способу происхождения суть рефлексы.? А И.П. Павлов в своих трудах врождённые определил как безусловные, а вырабатываемые в течение жизни, как условные.
При обучении животных меняется антигенный комплекс в головном мозге, появляются белки, специфичные для данных навыков? (42).
Функционирование живого организма невозможно без контроля со стороны нервной системы о работе органов и систем, о состоянии тканей и клеток на каждый конкретный момент жизни. Информация же о происходящих изменениях, как во внешней, так и внутренней средах, поступает от рецепторов чувствительных нейронов.
Рецепторы подразделяются:
- на экстероцепторы, воспринимающие раздражения, идущие извне (свет, звук, тепло, давление и т. д.),
- и интероцепторы, возбуждающиеся со стороны внутренних органов и реагирующие на колебания давления в сосудах (барорецепторов),
- на изменение осмотического давления в клетках (осморецепторы), раздражающихся при напряжении мышц, натяжении мышц и связок, суставных сумок (проприорецепторы).
Способность любой клетки живого организма переходить от физиологического покоя к активному состоянию есть радражимость.
Под действием раздражителей (физических, химических и физико-химических) в клетке происходит образование химических соединений, преобразование потенциальной энергии (АТФ) (43), в кинетическую (электрическую, механическую, тепловую, световую), а также и выполнение определённой работы (перемещение клетки в пространстве, транспорт веществ через мембрану клетки, поддержание осмотического давления в клетке).
Между наружной и внутренней поверхностями мембраны живой клетки в состоянии покоя существует разность потенциалов, обусловленная различной концентрацией ионов K+, Na+, Cl? внутри и вне клетки. Эта разность потенциалов есть мембранный потенциал или потенциал покоя. Для волокон поперечнополосатых мышц он равен 60 – 90mB, для нервных клеток и волокон – 60 – 70mB, для соединительной ткани – 30 – 50mB, а для эпителиальной – 15 – 35mB. Внешняя сторона клеточной мембраны заряжена электроположительно, а внутренняя – электроотрицательно. Переход клетки от состояния физиологического покоя к генерации электрического импульса, распространяющегося вдоль клеточной мембраны, есть возбудимость.
При воздействии раздражителей у возбудимых тканей, к которым относятся мышечная и нервная, изменяется мембранный потенциал, следствием чего есть появление потенциала действия.
В эксперименте при стимуляции поперечнополосатого мышечного волокна импульсом электрического тока, потенциал внутренней стороны мембраны круто с "минус" 85mB уменьшается до нуля. Затем происходит смена полярности, и потенциал начинает возрастать до "плюс" 30mB. И тотчас же происходит резкий возврат к исходному состоянию, когда наружная сторона мембраны клетки вновь становится электроположительной, а внутренняя – "минус" 85mB.
При действии какого-либо раздражителя в месте его приложения, в нервном (или мышечном) волокне возникает очаг возбуждения (обусловленный повышением проницаемости мембраны клетки для ионов Na+), ведущий к деполяризации мембраны и возникновению потенциала действия. Появление же потенциала действия на участке "А" (колебание мембранного потенциала с изменением полярности наружной и внутренней сторон мембраны под действием раздражителя), ведёт к изменению проницаемости мембраны соседнего, находящегося в состоянии покоя, участка "В" и, как следствие, появлению здесь потенциала действия, а между участками "А" и "В" – электрического тока.
Таким образом, биоток распространяется вдоль всего волокна (мышечного или нервного), от участка к участку. Причём, прохождение биотока возможно только при анатомической целостности и нормальной физиологии волокна. При перерезании волокна, его сдавливании (как в случае смещения позвонков!), а также и при чрезмерном нагревании или охлаждении, способность проводить возбуждение, и, следовательно, биоток утрачивается!
Минимальное количество энергии, идущей от раздражителя, необходимое для возникновения возбуждения есть порог раздражения. У рецепторов, по отношению к адекватным раздражителям, он очень мал. Так, например, фоторецепторы возбуждаются при действии 2-3 квантов света. Возбуждаются рецепторы и при действии неадекватных раздражителей (удар, резкий толчок), но в этом случае порог раздражения будет достаточно высок.
Обязательно необходимо упомянуть ещё о фоновой и вызванной импульсной активности нервной системы. В различных отделах н.с. имеет место т.н. фоновая или спонтанная импульсная активность, когда нейроны (и их достаточно много!) генерируют потенциалы действия без нанесения внешних контролируемых импульсов. Причём, импульсы эти бывают как единичные, так и формирующиеся в пачки и группы. Единичные импульсы следуют с различным интервалом и повторяются не часто; в пачке от 2 до 10 импульсов, повторяющихся через 2 – 5мс; при групповой – серии импульсов из десятков отдельных импульсов разделены временными интервалами бoльшими, чем при пачковой.
Такое деление весьма условно, т.к. часто наблюдаются смешанные и переходные формы фоновой импульсной активности. В основе возникновения фоновой импульсной активности могут быть разнообразные физиологические явления: случайные выделения квантов медиатора, трансмембранные сдвиги ионных потоков и пр.; при высокой возбудимости отдельных нейронов, в принципе, всё может привести к сверхпороговой деполяризации мембраны нейронов. Надо полагать, те же внешние электромагнитные излучения вносят свою долю в этот процесс.
Считается, что наличие фоновой импульсной активности способствует оптимизации функционирования нервной системы. И в связи с этим можно предположить, что в случае повышения предельно допустимых объёмов фоновой импульсной активности, когда количество переходит в качество, вместо оптимизации работы нервной системы может произойти многоуровневый сбой функционирования как самой нервной системы в частности, так и организма в целом.
Общие положения, касающиеся симпатической и парасимпатической нервной системы, центральной и периферической
Нервную систему человека по топографическому признаку делят на центральный (мозг головной и спинной) и периферический (корешки, ганглии, сплетения, собственно отростки или нервы и нервные периферические окончания) отделы.
Согласно функциональным различиям, нервная система условно делится на вегетативную часть, задающую ритм работы всех внутренних органов, в том числе, сердца, сосудов, эндокринной системы и гладких мышц кожи, и, анимальную часть, обеспечивающую реакции и движения поперечнополосатой мускулатуры скелета, языка, гортани и глотки. В свою очередь, вегетативная часть н.с. делится на симпатический и парасимпатический отделы, или системы.
Вегетативная н.с. управляет деятельностью всех органов, участвующих в осуществлении растительных функций организма (питание, дыхание, выделение, размножение, циркуляция жидкостей), а также осуществляет трофическую иннервацию (И.П. Павлов)" (44).
Симпатическая нервная система осуществляет трофическую (от trophicus, лат., питающий) функцию организма: усиление окислительных процессов, потребление питательных веществ, учащение сердечных сокращений и дыхательных движений.
Парасимпатическая нервная система выполняет охраняющую функцию: замедление сердечных сокращений, сужение зрачка при ярком свете, опорожнение полостных органов.
Поперечнополосатая (скелетная) мускулатура, отвечающая быстрыми, сиюминутными реакциями на внешние и внутренние воздействия, иннервируется анимальной частью нервной системы, а гладкая, заложенная во внутренностях и сосудах, работает медленно, но ритмично, что обеспечивается симпатической и парасимпатической вегетативной иннервацией. Причём, преобладающее влияние на протекающие процессы в организме симпатической части вегетативной иннервации и ослабление влияния парасимпатической, или наоборот, подчинено конкретной необходимости организма, в любой конкретный момент жизни.
Немного топографии
В вегетативной части нервной системы, как и в анимальной, различают центральный и периферический отделы.
В центральном имеются четыре области или отдела, из которых выходят вегетативные нервы: мезэнцефалический – в среднем мозгу, бульбарный – в продолговатом мозгу и мосту, тораколюмбальный – в боковых рогах спинного мозга (C VIII, Th I – L III), сакральный отдел – в боковых рогах спинного мозга (S II – S IV).
Мезэнцефалический, бульбарный и сакральный отделы относятся к парасимпатической части вегетативной нервной системы, а тораколюмбальный – к симпатической.
Mitchell (1953) допускает наличие вегетативных центров и в шейном отделе спинного мозга, относя к ним nucleus spinalis и accessorii" (45).
В стволе и плаще мозга расположены высшие вегетативные центры, объединяющие в себе регуляцию и симпатической и парасимпатической частей вегетативной нервной системы.
К этим центрам относятся: задний мозг (сосудодвигательный центр, на дне IV желудочка головного мозга); мозжечок, отвечающий за сосудодвигательные рефлексы, трофику кожи и скорость заживления ран; средний мозг (серое вещество, сильвиева водопровода), промежуточный мозг (гипоталамус); и концевой мозг (полосатое тело).
Центральный отдел симпатической системы имеет сегментарный тип строения и располагается в боковых рогах спинного мозга на уровне C VIII, Th I – L III (nucleus intermediolateralis).
Периферический отдел симпатической нервной системы – это, прежде всего, симметричные стволы (truncus sympathicus dexter et sinister), расположенные по бокам позвоночника от основания черепа до копчика, сходящиеся каудальными (хвостовыми – от cauda equina – конский хвост) концами в одном общем узле. Стволы эти слагаются из ряда нервных узлов первого порядка; между узлами существует связь в виде продольных межузловых ветвей, rami interganglionares – это, собственно, нервные волокна. Отростки нейронов, заложенных в боковых рогах, из спинного мозга выходят через передние корешки и в составе rami communicantes albi идут к симпатическому стволу. Здесь они либо соединяются с клетками узла (первого порядка) симпатического ствола (ganglion trunci sympathici), либо, не прерываясь, достигают промежуточных узлов, ganglia intermedia (узлы второго порядка). Узлы третьего порядка лежат или в толще органов, или около них (ganglia terminalia). Волокна вставочного нейрона, идущие до узлов, есть предузловые (rami preganglionares), или преганглионарные.
Периферическая часть парасимпатической иннервации, краниального (головного) отдела – это преганглионарные волокна, терминальные узлы и постганглионарные волокна; сакральный отдел – это волокна, в составе передних корешков II – IV крестцовых нервов, и их передних ветвей, образующих анимальное сплетение (plexus sacralis). К парасимпатической нервной системе относится также интрамуральная иннервация.
Спинной мозг
 Спинной мозг, medulla spinalis, лежит в позвоночном канале и у взрослых представляет собой длинный (45 см у мужчин и 41 – 42 см у женщин) цилиндрический тяж, сплюснутый спереди, вверху переходящий в продолговатый мозг, а внизу оканчивающийся коническим заострением, conus medullaris, на уровне II поясничного позвонка.
Спинной мозг, medulla spinalis, лежит в позвоночном канале и у взрослых представляет собой длинный (45 см у мужчин и 41 – 42 см у женщин) цилиндрический тяж, сплюснутый спереди, вверху переходящий в продолговатый мозг, а внизу оканчивающийся коническим заострением, conus medullaris, на уровне II поясничного позвонка.
От conus medullaris отходит книзу, filum terminale (нить конечная) – атрофированная нижняя часть спинного мозга, и прикрепляется ко II копчиковому позвонку.
Спинной мозг продольными бороздками передней глубокой (fissura mediana anterior) и задней поверхностной (sulcus medianus posterior) делится на две симметричные половины – правую и левую; каждая имеет слабо выраженную продольную бороздку (sulcus lateralis posterior) по линии входа задних корешков.
Данная бороздка и место выхода передних корешков из мозга делят каждую половину спинного мозга на три продольных канатика: передний (funiculus anterior), боковой (funiculus lateralis) и задний (funiculus posterior). Задний канатик в шейном и верхнегрудном отделах имеет промежуточную борозду (sulcus intermedius posterior), образующую два пучка – fascicculus gracilis (пучок Голля) и fasciculus cuneatus (пучок Бурдаха). Оба пучка переходят вверху на заднюю сторону продолговатого мозга.
Из правой и левой половин спинного мозга, двумя продольными рядами выходят корешки спинномозговых нервов. Передний корешок radix ventralis s. anterior состоит из нейритов двигательных (центробежных или эфферентных) нейронов, которые лежат в спинном мозгу. Задний корешок, radix dorsalis s. posterior, входящий в sulcus lateralis posterior, содержит отростки чувствительных (центростремительных или афферентных) нейронов, тела которых лежат в спинномозговых (межпозвонковых) узлах.
В задних корешках проходят эфферентные волокна, иннервирующие гладкие мышцы внутренностей и сосудов.
Двигательный корешок, ещё в спинномозговом канале, прилегает к корешку чувствительному, и они вместе образуют ствол (funiculus) спинномозгового нерва. При воспалении канатика (фуникулите) возникают сегментарные расстройства одновременно двигательной и чувствительной сфер. При заболевании корешка (радикулите) наблюдаются сегментарные нарушения одной сферы – чувствительной или двигательной. При воспалении же ветвей нерва (неврите) расстройства соответствуют областям распространения данного нерва. Вблизи соединения обоих корешков, переднего и заднего, в межпозвонковых отверстиях, задний корешок имеет утолщение – спинномозговой или межпозвонковый узел, ganglion spinale s. intervertebrale. Крестцовые узлы лежат внутри крестцового канала, а узел копчикового корешка – внутри мешка твёрдой мозговой оболочки.
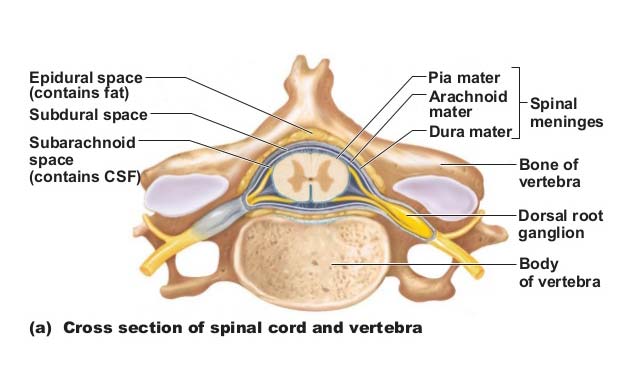
Узел содержит ложноуниполярные нервные клетки (афферентные нейроны) с одним отростком, делящимся на две ветви – центральную, идущую в составе заднего корешка в спинной мозг, и периферическую, продолжающуюся в спинномозговой нерв.
Нервные корешки в поясничной части спинного мозга, спускаясь к соответствующим межпозвонковым отверстиям, параллельно filum terminale и conus medullaris, облекают их густым пучком – cauda equina (конский хвост).
Внутреннее строение спинного мозга
Спинной мозг состоит из серого вещества, содержащего нервные клетки, и белого вещества, слагающегося из нервных волокон, покрытых миелиновой оболочкой.
Серое вещество, substantia grisea, развившееся из среднего слоя эпителиальных клеток мозговой трубки, заложено внутри спинного мозга и окружено со всех сторон белым веществом. Помещённое в правой и левой половине спинного мозга, серое вещество образует две вертикальные колонны. В середине серого вещества заложен узкий, проходящий во всю длину спинного мозга, центральный канал, canalis centralis, содержащий спинномозговую жидкость.
Центральный канал вверху сообщается с IV желудочком головного мозга, а внизу заканчивается концевым желудочком. После 40 лет жизни центральный канал суживается, а местами стенки канала и вовсе смыкаются. (Информация, даваемая мною в реферативной форме, равно как и цитаты, в этой части работы, почерпнуты, безусловно, всё в той же "Анатомии человека", под редакцией профессора М.Г. Привеса).
На 100% верное наблюдение, однако, с одной маленькой поправкой – эти выводы были сделаны на основе исследования трупов! То есть, если у живого 100-летнего человека попытаться при помощи какого-либо метода определить степень смыкания центрального канала, то можно получить результат, отличающийся от того, что был сделан. Однако мой вывод – это тоже, только предположение.
Серое вещество, окружающее центральный канал, носит название промежуточного вещества, substantia intermedia centralis. В каждой колонне серого вещества различают два столба: передний, columna grisea anterior, и задний, columna grisea posterior.
На поперечных разрезах спинного мозга эти столбы имеют вид рогов: переднего, расширенного, cornu anterius, и заднего, заострённого, cornu posterius. Благодаря этому общий вид серого вещества, выделяющегося на фоне белого, напоминает букву "Н".
Серое вещество состоит из нервных клеток, группирующихся в ядра, расположение которых в основном соответствует сегментарному строению спинного мозга и его первичной трёхчленной рефлекторной дуге. Первый, чувствительный нейрон этой дуги лежит в спинномозговых узлах, периферический отросток его идёт в составе нервов к органам и тканям и вступает там в связь с рецепторами, а центральный в составе задних чувствительных корешков проникает через sulcus lateralis posterior в спинной мозг, где вступает в связь с клетками задних рогов. Благодаря этому вокруг верхушки заднего рога образуется пограничная зона белого вещества, представляющая собою совокупность центральных отростков клеток спинальных ганглиев, заканчивающихся в спинном мозгу. Клетки задних рогов образуют отдельные группы или ядра, воспринимающие из "сомы" различные виды чувствительности (кожной и органов движения), соматически – чувствительные ядра.
Среди них выделяются: ядро основания заднего рога, nucleus thoracicus (столб Кларка-Штиллинга), наиболее выраженное в грудных сегментах мозга, находящееся на верхушке рога студёнистое вещество, substantia gelatinosa, а также так называемые собственные ядра – nuclei proprii.
Заложенные в заднем роге клетки образуют вторые, вставочные, нейроны; они дают начало нейритам, идущим в головной мозг, а клетки студёнистого вещества и диффузно разбросанные в сером веществе рассеянные клетки, так называемые пучковые клетки, служат для связи с третьими нейронами, заложенными в передних рогах того же сегмента. Отростки этих клеток, идущие от задних рогов к передним, естественно, располагаются вблизи серого вещества, по его периферии, образуя узкую кайму белого вещества, непосредственно окружающего серое со всех сторон. Это собственные, или основные, пучки спинного мозга, fasciculi proprii.
Аксоны других пучковых клеток делятся на восходящую и нисходящую ветви, которые оканчиваются на клетках передних рогов нескольких выше- и нижележащих сегментов. Вследствие этого раздражение, идущее из определённой области тела, может передаваться не только на соответствующий ей сегмент спинного мозга, но захватывать и другие. В результате простой рефлекс может вовлекать в ответную реакцию целую группу мышц, обеспечивая сложные координированные движения, остающиеся, однако, безусловнорефлекторными.
Передние рога содержат третьи, двигательные, нейроны, аксоны которых, выходя из спинного мозга, составляют передние, двигательные корешки. Эти клетки образуют ядра эфферентных соматических нервов, иннервирующие скелетную мускулатуру – соматически – двигательные ядра. (Клетки передних рогов являются ещё и трофическими центрами: выключение двигательных нейронов – это не только паралич мышц, но и их атрофия).
Последние имеют вид коротких колонок и лежат в виде двух групп – медиальной и латеральной. Медиальные иннервируют мышцы, развившиеся из дорсальной части миотомов (аутохтонная мускулатура спины), а латеральные – мышцы, происходящие из вентральной части миотомов (вентролатеральные мышцы туловища и мышцы конечностей). При этом чем дистальнее находятся иннервируемые мышцы, тем латеральнее лежат иннервирующие их клетки.
Передний и задний рога в каждой половине спинного мозга связаны между собой промежуточной зоной серого вещества, которая в грудном и поясничном отделах спинного мозга, на протяжении от I грудного до II – III поясничных сегментов особенно выражена и выступает в виде бокового рога, cornu lateralis. Вследствие этого в названных отделах серое вещество на поперечном разрезе приобретает вид бабочки. В боковых рогах заложены клетки, иннервирующие вегетативные органы и группирующиеся в ядро, которое носит название nucleus intermediolateralis (впервые описано И.М. Якубовичем). Нейриты клеток этого ядра выходят из спинного мозга в составе передних корешков" (46).
Белое вещество, substantia alba, спинного мозга состоит из отростков нервных клеток, составляющих три системы волокон – одной короткой и двух длинных:
- Короткие волокна афферентных и вставочных нейронов, соединяющие участки спинного мозга на различных уровнях;
- Длинные центростремительные волокна чувствительных (афферентных) нейронов;
- Длинные центробежные волокна двигательных (эфферентных) нейронов.
Первая система волокон относится к собственному аппарату спинного мозга, а две других системы волокон составляют проводниковый аппарат двусторонних связей с головным мозгом.
Собственный аппарат включает серое вещество спинного мозга с задними и передними корешками и собственными основными пучками белого вещества (fasicculi proprii), окаймляющими серое в виде узкой полосы. По развитию собственный аппарат является образованием филогенетически более старым и поэтому сохраняет примитивные черты строения – сегментарность, отчего его называют также сегментарным аппаратом спинного мозга в отличие от остального несегментированного аппарата двусторонних связей с головным мозгом.
Таким образом, нервный сегмент – это поперечный отрезок спинного мозга и связанных с ним правого и левого спинномозговых нервов, развившихся из одного невротома (невромера). Он состоит из горизонтального слоя белого и серого веществ (задние, передние и боковые рога), содержащих нейроны, отростки которых проходят в одном парном (правом и левом) спинномозговом нерве и его корешках. В спинном мозге различают 31 сегмент, которые топографически делятся на 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1 копчиковый. В пределах сегмента замыкается короткая рефлекторная дуга.
Так как собственный сегментарный аппарат спинного мозга возник тогда, когда ещё не было головного, то функция его – это осуществление тех реакций в ответ на внешнее и внутреннее раздражения, которые в процессе эволюции возникли раньше, т.е. врождённых реакций, или, по И.П. Павлову, безусловных рефлексов.
Аппарат двусторонних связей с головным мозгом является филогенетически более молодым, так как возник лишь тогда, когда появился головной мозг.
По мере развития последнего разрастались кнаружи и проводящие пути, связывающие спинной мозг с головным. Этим объясняется тот факт, что белое вещество спинного мозга как бы окружило со всех сторон серое вещество. Благодаря проводниковому аппарату собственный аппарат спинного мозга связан с аппаратом головного мозга, который объединяет работу всей нервной системы. Нервные волокна группируются в пучки, различимые на препарате лишь с помощью особых методов … , а из пучков составляются видимые невооружённым глазом канатики: задний, боковой и передний. В заднем канатике, прилегающем к заднему (чувствительному) рогу, лежат пучки восходящих нервных волокон; в переднем канатике, прилежащем к переднему (двигательному) рогу, лежат пучки нисходящих нервных волокон; наконец, в боковом канатике находятся и те и другие. Кроме канатиков, белое вещество находится в белой спайке, comissura alba, образующейся вследствие перекрёста волокон спереди от substantia intermedia centralis; сзади белая спайка отсутствует" (47).
А теперь то, ради чего всё затевалось. Но прежде …
Александр Терёшин
Автор материала: Терёшин Александр Валентинович
Понравилась статья? Поделись с друзьями!
Также стоит почитать:
Загрузка...





























 Важно знать:
Важно знать: Полезно:
Полезно: Интересно:
Интересно:




